Eigentlich handelt es sich bei Eosinophilen um weiße Blutkörperchen, die den Organismus vor bestimmten Parasiten oder Erregern schützen. Leider führen diese Eosinophilen aber auch zu Entzündungen in verschiedenen Organen. Bei einem Webinar der Österreichischen Lungenunion erklärte Univ.-Prof. Dr. Wolfgang Pohl, welche Rolle diese Eosinophilen bei Asthma, Nasenpolypen, dem atopischen Ekzem, der eosinophilen Ösophagitis, HES oder EGPA-Erkrankungen spielen: „Die Bösartigkeit der Eosinophilen kann dazu führen, dass verschiedene Erkrankungen entstehen und sogar Organe zerstört werden. Das muss frühzeitig erkannt werden, damit entsprechende Therapeutika, die es schon gibt, auch zum Einsatz kommen.“
Im Mittelpunkt der Ausführungen von Prof. Pohl standen die Eosinophilen, eine „sehr aufregende, bunte Zelle, die aber im Körper viel Schaden anrichten kann.“ Eosinophile kommen zwar immer im Blut vor, aber bei einer übermäßigen Anhäufung (Hypereosinophilie) kann es gefährlich werden. Je mehr Eosinophile, desto größer ist auch die Wahrscheinlichkeit, dass Erkrankungen auftreten können. Prof. Pohl: „Wenn diese Zelle auf normales Gewebe hinaufgeschüttet wird, dann zerstört der Eosinophile sofort Epithelzellen. Diese können sich gegen die aggressiven Stoffe, die Eosinophile ausschütten, einfach nicht wehren.“ Die Epithelzellen oder Hautzellen verlieren ihre Barrierefunktion, eine Typ-2-Entzündung entsteht. Die generellen Aspekte einer Typ-2-Entzündung sind wiederholte, belastende Symptome, der chronische Aspekt der Erkrankungen (sie geht nicht mehr weg) und die eingeschränkte Lebensqualität.
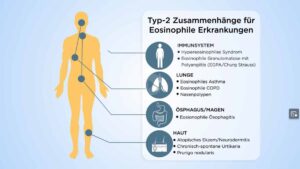
Die verschiedenen Erkrankungen
Die Eosinophilen und die Typ-2-Entzündung sind für eine Reihe von Erkrankungen verantwortlich. Man spricht auch vom allergischen Marsch – von der Haut über die Nase bis zur Lunge. Immer liegt eine Typ-2-Entzündung und eine starke Ansammlung von Eosinophilen vor.
Bei der Atopischen Dermatitis (Neurodermitis, atopisches Ekzem) sind die Patient:innen massiv betroffen. Sie haben einen entzündlichen Juckreiz, der sehr schwer zu beherrschen ist. Es handelt sich um eine chronische beziehungsweise chronisch-rezidivierende (kommt immer wieder), nicht ansteckende Erkrankung. Die Patient:innen leiden extrem: Einerseits kosmetisch (durch die aufgekratzten Stellen) und auch wegen der miserablen Lebensqualität. Vor allem der Juckreiz, der Schmerz und die Hilflosigkeit haben einen negativen Einfluss auf tägliches Leben und auch die Beziehung. Klinische Zeichen sind Erythem (Ausschlag), Exkoration (Kratzspuren, Papelbildung) und Lichenfikation (Hautverdickung).
Die Atopische Dermatitis tritt bei ca. 10 % der Kinder und bis zu 5 % der Erwachsenen auf. Wichtig ist dabei die frühzeitige und umfassende Behandlung. Prof. Pohl: „Aufgrund der offenen Stellen, die an der Haut auftreten, wird die Barriere gestört, und das Infektionsrisiko ist sehr groß.“
Eine andere, etwas seltenere Hauterkankung ist Prurigo Nodularis. Dabei handelt es sich um einen neurogenen Juckreiz; er wird durch juckreizerzeugende Substanzen ohne Nervenschädigung im Zentralnervensystem ausgelöst – im Vergleich zum entzündlichen Juckreiz. Betroffene Patient:innen haben papulonoduläre Läsionen, also Verhärtungen, Hautfibrosen (krankhafte Verhärtung der Haut) und Knoten. Die Krankheit ist durch die dramatische Manifestation einer eosinophilen Entzündung der Haut extrem belastend und tritt im fortgeschrittenen Alter auf (ab dem 50. Lebensjahr).
Das gleiche Problem sieht man auch bei der chronischen Sinusitis mit und ohne Nasenpolypen. Sie tritt meist im Erwachsenenalter auf. Symptome sind vor allem Geruchs- und Geschmacksverlust, der schon Jahre oder Jahrzehnte vorliegt. Die chronische Sinusitis mit oder ohne Polypen ist typisch für Erwachsene ab dem 40. oder 50. Lebensjahr. 80 Prozent der Patient:innen mit einer chronischen Sinusitis mit Nasenpolypen haben eine Typ-2-Entzündung. Hier setzen sich die Eosinophilen ganz massiv in das Gewebe hinein.
Die nächste Erkrankung in dieser Liste ist der Klassiker der Atemwegserkrankung, das Asthma. Bei betroffenen Patient:innen findet man Atemnot und häufige Exacerbationen. Das sind Verschlechterungen, weil die Patient:innen mit der Therapie, die sie erhalten, nicht ausreichend versorgt sind. Sie haben dann leider mit fortschreitender Erkrankung eine eingeschränkte Lungenfunktion. Prof. Pohl: „Prinzipiell muss man aber sagen, die Lungenfunktion muss bei Asthma nicht eingeschränkt sein. Man kann Asthma hervorragend behandeln, vor allem, wenn wir uns auf die Eosinophilen konzentrieren.“ Wichtig ist, den Umbauprozess, der durch die Entzündung entsteht, ständig zu therapieren und dadurch zu verhindern. Asthma tritt von der Kindheit bis zum Erwachsenenalter auf.
Dann gibt es noch eine Erkrankung, die oft übersehen wird: die eosinophile Ösophagitis. Sie kann auch mit Asthma oder einer chronischen Sinusitis auftreten. Hier kommt es zur Anhäufung von Eosinophilen in der Speiseröhre mit starken Veränderungen und Schluckbeschwerden. Speisen bleiben stecken, es kommt zu Brustschmerzen. Wichtig ist auch hier eine frühzeitige Therapie, denn die massiven Einengungen lassen sich später nicht mehr zurückbilden.
Prof. Pohl: „Der Vorgang ist bei allen Krankheiten ähnlich: das Gewebe der Haut oder der Lunge wird zerstört. Wir brauchen aber eine intakte Schutzschicht gegen die Viren, Bakterien und Mikroben. Die fortschreitende Entzündung und die Eosinophilen zerstören diese Schutzschicht massiv. Daher gilt: Wir müssen diese Eosinophilen in Schach halten. Sie gehören weg!“
Früherkennung ist wichtig
Um rechtzeitig gegen die Eosinophilen und die Typ-2-Entzündung vorgehen zu können, ist es die Früherkennung besonders wichtig. Das gilt für alle Erkrankungen, im Webinar stellte Prof. Pohl diesen Weg für Asthma vor.
Die Lungenfunktion ist gerade beim Asthmatiker wichtig für eine frühzeitige Diagnose. Zudem kommt den Eosinophilen ein besonderer Stellenwert für die Entscheidung zu, welche Therapie der Patient bekommt. Der Schwellenwert liegt bei den Eosinophilen im Blut bei 300 pro Mikroliter und darüber.
Unterschieden wird das allergische Asthma, das einen frühen Krankheitsbezug hat, allergische Komorbiditäten und eine allergiebezogene Symptomatik. Daher werden dabei vor allem ein Allergie-Hauttest und ein Bluttest durchgeführt, um die Allergiewerte abzuklären (Gesamt- und spezigfisches IgE). Diese Patienten sprechen gut auf inhalatives Kortison an.
„Das eosinophile Asthma tritt später auf. Im Alter von 40 bis 50 Jahren. Die Patienten haben schwere Symptome, häufige Exazerbationen, Eosinophile im Blut und keine relevanten Allergien“, so der Experte. Dafür treten Nasenpolypen auf, Geruchs- und Geschmacks-Störungen liegen vor. Hier werden vor allem spezielle Biomarker im Blut abgeklärt: Eosinophile im Blut, im Sputum, FeNO und IgE (Allergietestung).
Biologika statt Kortison zum Schlucken
Die Therapiestufen werden dann an die Patient:innen angepasst: Inhalatives Kortison – von Anfang an, niedrig dosiert, bei Bedarf oder auch anhaltend und dauerhaft. Dann wird die Dosis des inhalativen Kortisons erhöht. Prof. Pohl: „Reicht das nicht mehr aus, kommen Biologika zum Einsatz. Warum verwenden wir Biologika? Deren Alternative – das systemische Kortison zum Schlucken – haben wir früher viel zu oft verwendet.“
Dieses systemische Kortison hat schon nach ein paar Monaten massive Auswirkungen: Bluthochdruck, Herzerkrankungen, Typ-2-Diabetes, Adipositas (die Patient:innen nehmen unweigerlich zu), psychische Erkrankungen (vor allem Depressionen), Augenerkrankungen (Katarakt), Magenerkrankungen, Reflux und Osteoporose. Prof. Pohl: „Diese Folgen können wir vermeiden, wenn wir Kortison nicht sofort verschreiben.“
Bei der Atopischen Dermatitis geht es in der Therapie zuerst um die Identifikation und Meidung von Provokationsfaktoren inklusive der Allergien. Eine konsequente Basistherapie (Hautpflege) ist immer nötig: reinigen und eincremen. Erst darauf kann sich die Kontrolle von Ausbrüchen mit antientzündlichen Therapeutika und proaktiver Therapie setzen. Prof. Pohl: „Eine Verwendung von systemischem Kortison ist bei der Atopischen Dermatitis verpönt und auch nicht sinnvoll. Denn es gibt neue Medikamente, die weitaus besser wirken.“
Dupilumab ist ein Biologikum, das injiziert wird. Es hat sofort für die Atopische Dermatitis eine Zulassung bekommen, wenn diese Krankheit nicht ausreichend behandelt werden kann. Die Patient:innen bekommen das Medikament gespritzt (3 bis 4 Mal) und sind beschwerdefrei. Durch das Blockieren von Rezeptoren verhindert Dupilumab die Entzündung und lindert so die Symptome der Erkrankungen.
Da es unterschiedliche Formen der Atopischen Dermatitis gibt, ist für manche Patient:innen der Januskinase-(JAK)-Hemmer besser geeignet. Dabei wird die Kommunikation zwischen den Zellen beeinflusst, die an der Entzündungsreaktion beteiligt sind, indem sie das Enzym JAK hemmen. JAK ist ein wichtiger Initiator des Entzündungsgeschehens.
Seltene Erkrankung EGPA
Die eosinophile granulomatöse Polyangitis (EGPA) ist eine seltene Systemerkrankung, die oft nicht erkannt wird. Granulomatös bedeutet, dass kleine Knötchen entstehen, Polyangitis, weil auch kleinste Blutgefäße betroffen sind. EGPA ist eine spezifische systemische Autoimmunerkrankung (rare disease) und charakterisiert durch eine nekrotisierende Vaskulitis. Vaskulitis bedeutet Entzündung der kleinen Blutgefäße, nekrotisierend bedeutet, dass Gefäße verschlossen werden. Das ist der Ort, wo sich die chronischen Entzündungsreaktionen abspielen, die dann sogar zum Gewebsuntergang (Nekrose) führen.
Prof. Pohl: „Wir haben im Blut und Gewebe massiv Eosinophile und häufig Asthma und andere Symptome. Es ist ein ganzes Konsortium an Erkrankungen, und es ist der ganze Körper betroffen.“ Charakteristika sind Eosinophile, Neuropathie, Asthma, Rhinitis oder Sinusitis, pulmonale Infiltrate und Vaskulitis. Vaskulitis und Eosinophile führen zu Organschäden – jedes Organ kann betroffen sein.
Eine rechtzeitige Therapie ist wichtig. Früher wurde oftmals Kortison verschrieben, obwohl das gar nicht zugelassen ist. Derzeit gibt es nur ein Medikament, Mepolizumab, das für EGPA zugelassen ist.
Eosinophile Ösophagitis: (EoE)
Die eosinophile Ösophagitis ist eine chronisch progressive (voranschreitende) Typ-2-Entzündungs-Erkrankung. Sie ist charakterisiert durch histologische Veränderungen, also Umbauprozesse: vor allem eine Einengung der Speiseröhre.
Am Anfang gibt es nur eosinophile Entzündungsherde, aber die anhaltende Entzündung führen zum Gewebsumbau. Die Speiseröhre wird immer enger, ist nicht mehr beweglich. Der Schluckvorgang funktioniert nicht mehr so gut. Typische Speisen, die diese Patient:innen nicht vertragen, sind trockener Reis, Pommes frittes, Fleisch oder Rohkost (Karotten, Äpfel). Die Schluckbeschwerden entstehen aufgrund der hohen Festigkeit dieser Nahrungsmittel, nicht wegen einer akuten Allergie.
Die Therapie besteht aus inhalativen Medikamenten, Protonenpumpenhemmern gegen das Sodbrennen und Diät. Manchmal hilft auch eine Aufdehnung der Speiseröhre.
Prof. Pohl: „Seit neustem gibt es ein Biologikum, das Dupilumab. Es steuert andere Interleukine und leistet hier eine hervorragende Arbeit, um zu einer Besserung zu führen.“
HES (Hypereosinophiles Syndrom)
Das HES (hypereosinophiles Syndrom) ist eine seltene Erkrankung. Sie bleibt dann übrig, wenn alles andere ausgeschlossen wurde. Ein wichtiger Hinweis ist aber die Hypereosinophilie (mehr als 1.500 Zellen pro Mikroliter) – das muss behoben werden. Die Patient:innen haben Organschäden: 58 bis 69 % Haut, 50 % Neurologie, 50 % Lunge, Leber, Magen, Augen, Herz, Milz.
Zugelassen ist bei dieser Erkrankung das Medikament Mepolizumab.
Prof. Pohl: „Was kann ich tun, um dem Patienten zu helfen? Das betrifft nicht nur das Asthma: In die Allergie eingreifen und die Eosinophilen direkt mit Substanzen blockieren.“
Einsatzgebiete der MedikamenteDupilumab (Handelsname: Dupixent®, Hersteller: Sanofi): schweres Asthma, Atopische Dermatitis, chronische Sinusitis mit Nasenpolypen, eosinophile Ösophagitis, Prurigo Nodularis Mepolizumab (Handelsname: Nucala®, Hersteller: GlaxoSmithKline): beim schweren eosinophilen Asthma, EGPA, hypersosinophiles Syndrom (HES), chronische Sinusitis mit Nasenpolypen Omalizumab (Handelsname: Xolair®, Hersteller: Novartis): allergisches Asthma, Urtikaria, chronische Sinusitis mit Nasenpolypen Benralizumab (Handelsname: Fasenra®, Hersteller; Astra Zeneca): schweres eosinophiles Asthma Reslizumab (Handelsname: Cinqaero®, Hersteller Teva): schweres eosinophiles Asthma |
Webinar im Juni 2023 mit Professor Dr. Wolfgang Pohl, Generalsekretär der ÖLU und langjähriger Primar im KH Hietzing.
Mit freundlicher Unterstützung von GSK und Sanofi.
Weitere Infos zum Thema:
Weitere Informationen zu Nasenpolypen und Asthma finden Sie hier: https://www.lungenunion.at/umfrage-nasenpolypen/