„Die Therapiemöglichkeiten bei schwerem Asthma haben sich in letzter Zeit enorm erweitert, sodass eine nahezu normale Lebensqualität gewährleistet werden kann„, erklärte Univ. Prof. Dr. Wolfgang Pohl bei einem Webinar der Österreichischen Lungenunion, in dessen Rahmen er unterschiedliche Antikörpertherapien vorstellte.
Beim personalisierten Asthma-Management gehe es dem Generalsekretär der Österreichischen Lungenunion zufolge zu Beginn darum, die Diagnose zu überprüfen, Risikofaktoren zu vermeiden, die Symptome zu kontrollieren und die Lungenfunktion regelmäßig zu überprüfen. Zudem sei darauf zu achten, ob Begleiterkrankungen bestehen, die das Asthma verschlechtern können und dass diese gegebenenfalls behandelt werden. Darüber hinaus solle die Inhalationstechnik überprüft werden und darauf geachtet werden, ob die Medikamente auch wirklich regelmäßig zum Einsatz kommen. Hilfreich sei zudem eine nicht-medikamentöse Behandlung mit Bewegung sowie Asthma-Schulung und -Training. Pohl zufolge sei es auch wichtig, auf Symptome und Verschlechterungen (Exazerbationen) zu achten, die das Asthma vorantreiben, und die Lungenfunktion zu verbessern. Dabei sei es wichtig, dass die Therapieentscheidung von Ärzt*innen und Patient*innen gemeinsam getroffen werde.
Erster Behandlungsweg
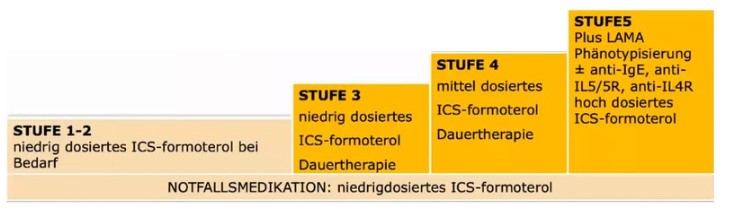
Univ. Prof. Dr. Pohl erklärte die zwei unterschiedlichen Therapiewege bei Menschen mit Asthma ab einem Alter von 12 Jahren. „Seit Neuestem ist in den Richtlinien der Global Initiative for Asthma (GINA) festgehalten, dass beim ersten Behandlungsweg (Stufenschema der Asthma-Behandlung) in den Stufen 1 und 2 eine Kombinationstherapie mit einem niedrig dosierten, inhalativen Kortison (ICS) und niedrig dosiertem Formoterol zur Erweiterung der Atemwege bei Bedarf zur Verfügung gestellt wird.“ Damit lasse sich die Entzündung in den Atemwegen kontrollieren. Niedrig dosiertes ICS-Formoterol werde zudem in allen Stufen als Notfallsmedikation eingesetzt. In der Stufe 3 komme niedrig dosiertes ICS-Formoterol als Dauertherapie zum Einsatz, bei stärkeren Beschwerden (Stufe 4) werde die Dosis erhöht. Reicht die inhalative Basistherapie nicht aus, gibt es in der Stufe 5 mit der Antikörpertherapie eine Zusatztherapie, wobei zuvor eine Phänotypisierung durchgeführt werden muss“, weiß der Lungenexperte.
Zweiter Behandlungsweg
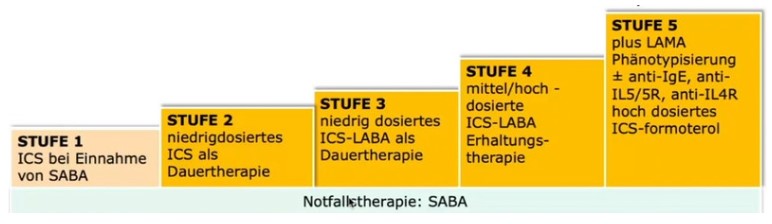
Beim zweiten Behandlungsweg werde in der ersten Stufen ein niedrig dosiertes, inhalatives Kortison und ein kurzwirksames Beta-2-Sympathomimetikum (SABA = short acting beta2-agonist) mit raschem Wirkeintritt eingesetzt. Als Notfalltherapie komme in allen Stufen SABA zum Einsatz. In der Stufe 2 werden ein niedrig dosiertes ICS als Dauertherapie eingesetzt. „In der dritten Stufe ist zusätzlich zum inhalativen Kortison das lang wirksame Anticholinergikum (LABA) Formoterol als Dauertherapie vorgeschrieben“, so Pohl. In der Stufe werde als regelmäßige Erhaltungstherapie die Dosierung des ICS erhöht, zudem werde die LABA-Therapie verordnet.“ In der Stufe 5 ist die Triple-Therapie (mit drei Substanzen) vorgeschrieben“, erklärte Pohl. Hier komme in der Stufe 5 das lang wirksame Anticholinergikum hinzu. Reiche das nicht aus, werde eine Antikörpertherapie verordnet.
„Welcher Behandlungsweg eingeschlagen wird, hängt vom individuellen Patienten ab, wobei eine optimale Behandlung mit beiden Wegen möglich ist“ versicherte Pohl. Der Lungenfacharzt erklärte, dass die neuen Richtlinien der personalisierten Asthma-Therapie für Jugendliche und Erwachsene keine SABA-Monotherapie mehr vorsehen würden, sondern ICS-Formoterol in niedriger Dosierung bei Bedarf oder SABA immer in Kombination mit ICS oder ICS als Dauertherapie. Im ersten Behandlungsweg werde ICS-Formoterol in niedriger Dosierung bei Bedarf eingesetzt, im zweiten Behandlungsweg bei Bedarf mit SABA kombiniert. Innerhalb der und zwischen den beiden Behandlungswegen sei eine Therapie-Eskalation und -Deeskalation vorgesehen.
Auswahl der Antikörpertherapie
Die Phänotypisierung sei laut Pohl wichtig, um den geeigneten Antikörper (Biologikum) zu bestimmen, da sich jeder Mensch mit Asthma von einem anderen unterscheide. So ließen sich verschiedene Patientengruppen mit gleichen Merkmalen identifizieren. Schlussendlich werde so eine personalisierte Behandlung ermöglicht. Bei schwerem Asthma komme eine Biologikatherapie zum Einsatz, für deren Auswahl Biomarker bestimmt werden.
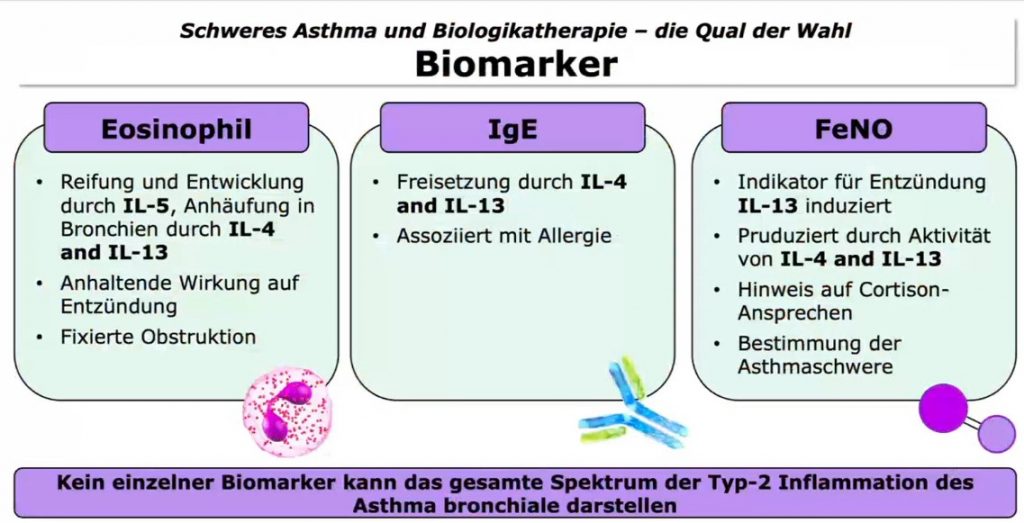
- Die Intensität der Sensibilisierung auf ein Allergen mit einem Hauttest, die Bestimmung des spezifischen Immunglobulins E (IgE) und das Vorliegen von Exazerbationen in den letzten 12 Monaten tragen dazu bei, Patienten mit schwerem Asthma (Erkrankungsbeginn in der frühen Kindheit) und allergischer Symptomatik zu erkennen, die für eine Anti-IgE-Therapie geeignet sind.
- Kandidaten mit schwerem eosinophilem Asthma mit Beginn im Erwachsenenalter, für die eine Anti-Interleukin-5-(Rezeptor)-Therapie in Frage komme, würden Exazerbationen in den letzten 12 Monaten sowie eine dramatisch hohe Konzentration an Eosinophilen im Blutbild aufweisen. „Das Interessante ist, dass wir im Blutbild den Zustand der Atemwege sehen“, erklärte Pohl. Zudem ließen sich Nasenpolypen mit dieser Therapie gewissermaßen „wegschmelzen“.
- Ob eine Anti-Interleukin-4-Rezeptor-Therapie angezeigt sei, lasse sich anhand der Exazerbationen in den letzten 12 Monaten und einer extrem hohen Konzentration an Eosinophilen bzw. an fraktioniertem exhaliertem Stickstoffmonoxid (FeNO) im Blutbild herausfinden.
Weitere Informationen
www.ginasthma.org
www.asthmacontroltest.com
Jour fixe der Österreichischen Lungenunion, 13. Juni 2022