„Die Neurodermitis wird auch als atopisches Ekzem oder atopische Dermatitis (AD) bezeichnet und ist die häufigste chronische entzündliche Hauterkrankung“, betonte OÄ Dr. Christine Bangert von der Universitätsklinik für Dermatologie an der Medizinischen Universität Wien im Rahmen eines Webinars der Österreichischen Lungenunion.
Von leicht trockener Haut bis zu einem Ausschlag und Ekzem, das den ganzen Körper befällt, seien unterschiedliche Schweregrade der Neurodermitis möglich, die mit oder ohne Allergien einhergehen, so Bangert. „Die Leitsymptome sind trockene Haut, Entzündung und Juckreiz.“
13 bis 27 Prozent der Kinder seien der Hautärztin zufolge von Neurodermitis betroffen, wobei die Verlaufsform in den meisten Fällen mild sei und nur in seltenen Fällen im Erwachsenenalter ein großes Problem darstelle. Nur bei 2,1 bis 8,1 Prozent der Personen ist die Neurodermitis auch im Erwachsenenalter vorhanden, wobei bei 26 Prozent die Neurodermitis erstmals im Erwachsenenalter auftrete. Auch bei Erwachsenen herrscht die milde Verlaufsform vor. Während im Kindesalter Mädchen und Buben gleichermaßen betroffen sind, kommt die Neurodermitis bei Frauen häufiger vor als bei Männern.
Entstehung der Neurodermitis
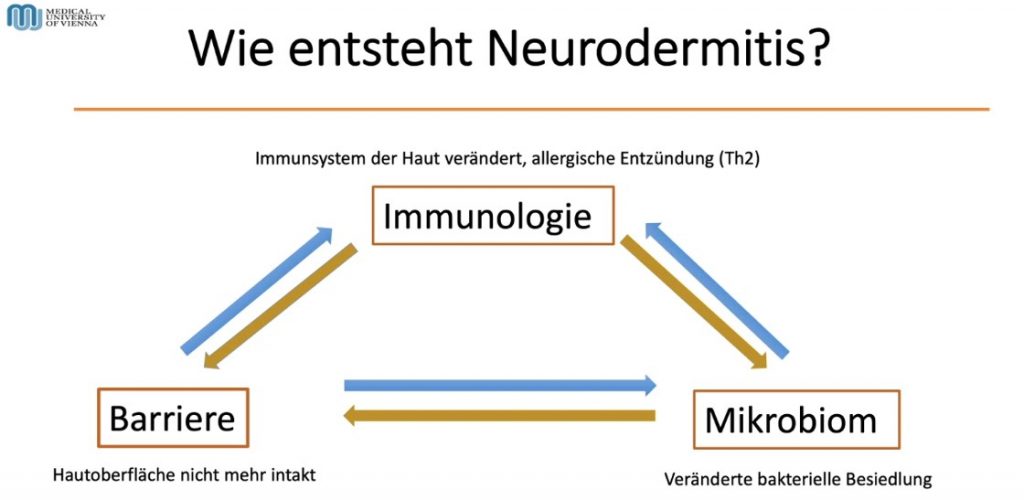
„Bei der Neurodermitis dominiert die Typ 2-Entzündung, bei der das Immunsystem der Haut verändert ist und eine allergische Entzündung entsteht. Die Haut juckt dadurch und verdickt sich, was Hautinfektionen zur Folge haben kann“, weiß die Dermatologin.
Zu den Risikofaktoren für eine dauerhafte Erkrankung im Erwachsenenalter zählen laut Bangert das weibliche Geschlecht, ein Erkrankungsbeginn im sechsten bis elften Lebensjahr, eine schwere Krankheit bei der Diagnosestellung sowie das Vorhandensein zusätzlicher Allergien. Darüber hinaus spielt die genetische Veranlagung eine Rolle, vor allem dann, wenn ein Elternteil von Atopie (Asthma, Heuschnupfen, andere Allergie oder Neurodermitis) betroffen ist. In diesen Fällen beläuft sich das Neurodermitis-Risiko auf 30 Prozent. Sind beide Elternteile von Atopie betroffen, steigt das Risiko auf 60 bis 80 Prozent. „Dies liegt daran, dass all diese Erkrankungen zum atopischen Formenkreis zählen und vererbt werden“, so die Neurodermitis-Spezialistin.
Begleiterkrankungen der Neurodermitis
50 bis 80 Prozent der Menschen, die von Neurodermitis betroffen sind, berichten laut Bangert auch von allergischem Asthma, Heuschnupfen und Nahrungsmittelallergien. „Handekzeme und allergische Kontaktekzeme, etwa nach dem Kontakt mit Duftstoffen oder Nickel, setzen sich gewissermaßen auf die Neurodermitis drauf. Häufig wird die Neurodermitis auch von der sogenannten Fischschuppenkrankheit (Ichthyosis vulgaris), bei schwerer Ausprägung auch von einer Depression, Angststörung oder Sozialphobie begleitet“, verdeutlichte die Leiterin der Neurodermitis-Sprechstunde an der Medizinischen Universität Wien das Ausmaß der begleitenden Beschwerden.
Neurodermitis in verschiedenen Lebensabschnitten
Bei Säuglingen sind vor allem die Wangen, der Rumpf und die Streckseiten der Arme und Beine betroffen. „Im Kindesalter zieht sich der Ausschlag meist in die großen Beugen des Körpers zurück, meist in die Kniekehlen, den Hals und die Ellenbogen zurück. Oft besteht der Ausschlag auch noch im Gesicht, kann aber bei schweren Verläufen auch den ganzen Körper betreffen“, so Bangert. Bei Erwachsenen tritt der Ausschlag meist am Hals, im Gesicht und an den Händen zum Vorschein, kann aber auch den gesamten Körper befallen.
Therapie der Neurodermitis
„Die Neurodermitis lässt sich mit einer lokalen, aber auch mit einer systemischen Therapie behandeln, wobei sich die Behandlung nach dem Schweregrad richtet“, erklärte Bangert. Die Basismaßnahme besteht aus täglichem, fünf- bis zehnminütigem Baden oder Duschen mit klarem, warmem Wasser, eventuell auch mit seifenfreien Waschlotionen oder PH-neutralen Syndets ohne Zusatz von Emulgatoren oder Duftstoffen. Als Zusatzmaßnahme empfiehlt Bangert das Auftragen einer Feuchtigkeitspflege ohne Duft- und Konservierungsstoffe, deren Reichhaltigkeit sich nach der Hautbeschaffenheit und Verträglichkeit orientiere, innerhalb von drei Minuten nach dem Baden. Ohne begleitende antientzündliche Therapie kann die Basispflege allerdings das Risiko bakterieller oder viraler Infektionen erhöhen.
| Stufe 4 persistierende, schwer ausgeprägte Ekzeme | Maßnahmen der Stufen 1 bis 3 und zusätzlich systemische immunmodulierende Therapie, etwa Ciclosporin A, Dupilumab |
| Stufe 3 moderate, zeitweilig schwer ausgeprägte Ekzeme | Maßnahmen der Stufen 1 und 2 und zusätzlich zeitweilig auch höher potente topische Glucocortioide und/oder topische Calcineurin- Hemmstoffe |
| Stufe 2 leichte Ekzeme | Maßnahmen der Stufen 1 und zusätzlich niedrig potente topische Glucocortioide und/oder topische Calcineurin- Hemmstoffe, ev. Phototherapie (nicht bei Kindern) sowie juckreizlindernde und antiseptische Wirkstoffe |
| Stufe 1 trockene Haut | topische Basistherapie zur Befeuchtung der Haut, Hautpflegemittel, Vermeidung bzw. Reduktion von Trigger-Faktoren |
Systemtherapien bei schweren und ausgedehnten Ekzemen
„Bei einer unzureichend wirksamen Lokaltherapie, Unkontrollierbarkeit von Schüben oder störend betroffenen Arealen wie Händen oder Gesicht sowie bei einer starken Einschränkung der Lebensqualität kann eine Systemtherapie ins Auge gefasst werden“, so Bannert. Die Entscheidung über den Beginn einer solchen medikamentösen Therapie sollten Ärztinnen und Ärzte nach gründlicher Abwägung der Vor- und Nachteile der verschiedenen Produkte immer gemeinsam mit den Betroffenen treffen. Dabei ist eine gründliche Information der Patientin bzw. des Patienten über zu erwartende Wirkungen und Nebenwirkungen erforderlich. Bedeutsam ist auch, dass Betroffene ihre Zweifel und Wünsche stets mitteilen, alle Begleiterkrankungen erwähnen und sämtliche Medikamente aufzählen.
Bisher verfügbare Systemtherapien für die systemische Behandlung der mittelschweren bis schweren Neurodermitis
| Wirkstoff | Wirkmechanismus | Alter |
| Ciclosporin A | Calcineurin-Inhibitor Immunsuppressivum | Erwachsene und Jugendliche ab 16 Jahren |
| Methotrexat | Immunsuppressivum | Erwachsene |
| Azathioprin | Immunsuppressivum | Erwachsene |
| Mycophenolatmofetil | Immunsuppressivum | Erwachsene |
| Cortison | Immunsuppressivum nicht mehr empfohlen nur sehr kurz andauernde Anwendung, wenn keine Alternative | Erwachsene und Kinder jeden Alters |
Neu zugelassene Wirkstoffe für die systemische Behandlung der mittelschweren bis schweren Neurodermitis
| Wirkstoff | Wirkmechanismus | Alter |
| Dupilumab | Antikörper (Injektion unter die Haut) | Erwachsene (2017) und Kinder ab 6 Jahren (2020) |
| Tralokinumab | Antikörper (Injektion unter die Haut) | Erwachsene seit Juni 2021 |
| Baricitinib | JAK1/2-Inhibitor (Tabletten) | Erwachsene seit Oktober 2020 |
| Upadacitinib | JAK1-Inhibitor (Tabletten) | Erwachsene und Jugendliche ab 12 Jahren seit August 2021 |
| Abrocitinib | JAK1-Inhibitor (Tabletten) | Erwachsene seit Dezember 2021 |
Dr. Bangerts Tipps für den Alltag
Menschen mit Neurodermitis sollten neue Kleidung vor dem Tragen waschen und ihre Wäsche generell zwei Mal spülen, keinesfalls sollte Weichspüler verwendet werden. Die Kleidung sollte weit und luftig sein und aus natürlichem, weichem Material bestehen. Kurz geschnittene Fingernägel haben sich bewährt, die Schlaftemperatur sollte 16 bis 19 Grad, die Luftfeuchtigkeit 40 bis 60 Prozent betragen.
Die Wohnumgebung sollte ohne aggressive Putzmittel regelmäßig feucht gereinigt werden, vor allem, wenn eine Hausstaubmilbenallergie bekannt ist. Felltragende Haustiere sollten nur gehalten werden, wenn eine Allergie ausgeschlossen wurde. Es gilt, Auslöser von Stress zu vermeiden, auch Entspannungsmethoden sind hilfreich. Darüber sollten aktives und passives rauchen gemieden und alkoholische Getränke nur in Maßen konsumiert werden. Auch wenn es keine spezielle „Neurodermitis-Diät“ gibt, lohnen sich der Verzicht auf stark gewürzte Speisen und Nahrungsmittel, gegen die eine Allergie erwiesen ist. Bei Pseudo-Allergien gegen Lebensmittelzusatzstoffe oder Inhaltsstoffe wie Histamin sollten auch diese gemieden werden.
Quelle: Online Jour-fixe der Österreichischen Lungenunion, 17. März 2022
















