Die Deutsche Dermatologische Gesellschaft (DDG) hat ihre Leitlinien zur Behandlung der atopischen Dermatitis auf den letzten Stand gebracht. Unter anderem wurden die neuen Systemtherapien beleuchtet und bewertet und die Diagnostik ergänzt. Außerdem gibt es aktuelle Checklisten zur Therapiefindung.
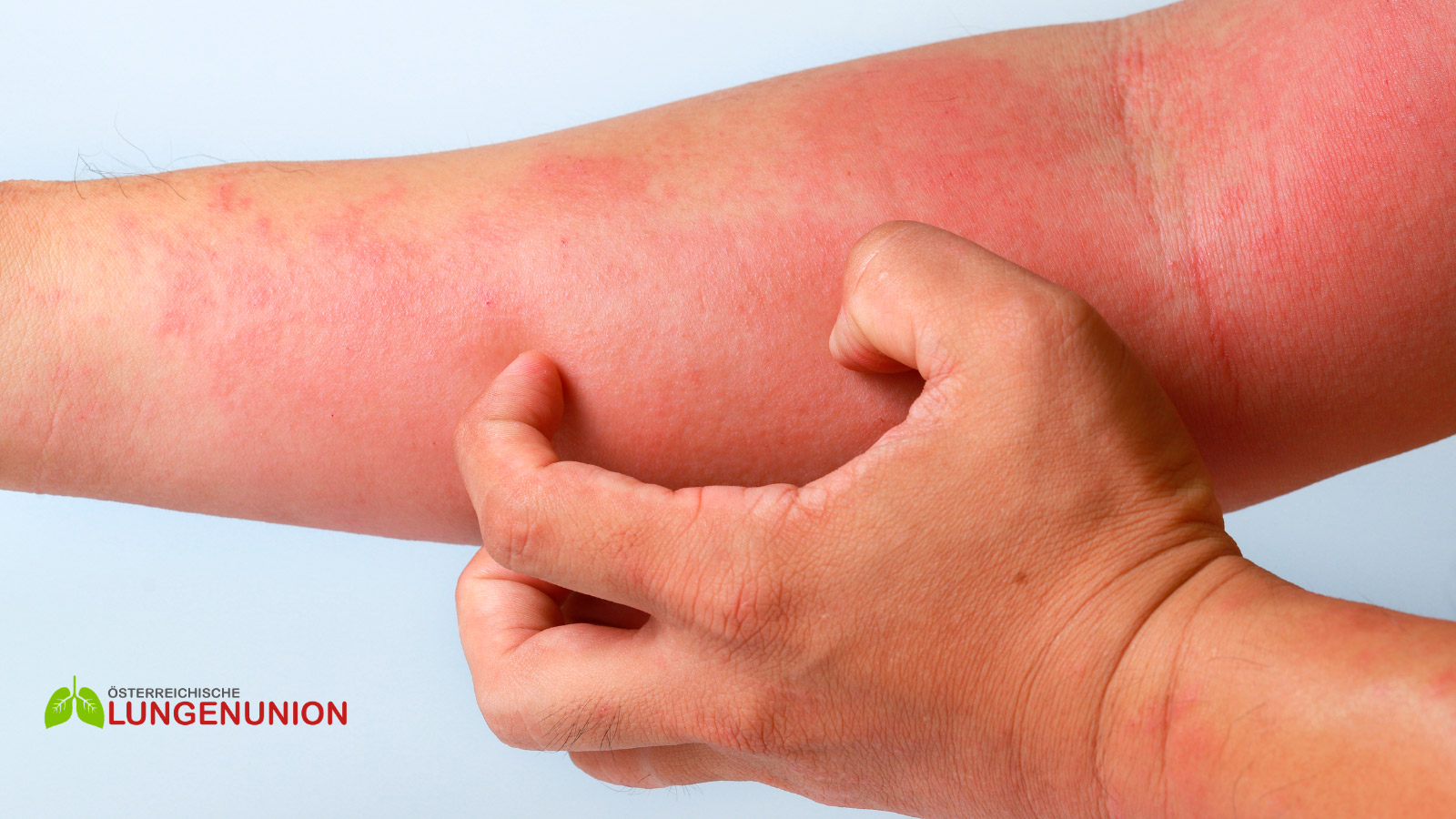
Die atopische Dermatitis (AD, Neurodermitis) ist eine der häufigsten chronisch-entzündlichen Hauterkrankungen und steht oft mit anderen Krankheitsbildern aus diesem Formenkreis in Zusammenhang. Symptome sind ein ausgeprägter Juckreiz – der einen starken Leidensdruck verursachen kann – sowie trockene Haut und Ekzeme.
Als Grundlage jeder Therapie gilt nach wie vor die Basispflege. Lokal angewandte antientzündliche Präparate sind für eine kurzzeitige Behandlung empfohlen. Bei mittelschweren bis schweren Formen ist jedoch eine systemische Therapie notwendig. In diesem Bereich wurden in letzter Zeit neue Medikamente zugelassen: Es handelt sich dabei um monoklonale Antikörper und sogenannte Januskinase (JAK)-Inhibitoren, die auf unterschiedliche Weise bestimmte Signalwege im Immunsystem beeinflussen und so die Entzündungen bekämpfen.
Neue Systemtherapien
Im Vergleich zu den bisherigen Immunsuppressiva erweisen sich die modernen Systemtherapeutika laut DDG als wirksamer. In die Leitlinien aufgenommen wurden die Biologika Dupilumab, Abrocitinib, Baricitinib, Tralokinumab und Upadacitinib.
Die beiden monoklonalen Antikörper Dupilumab und Tralokinumab sind für eine Dauertherapie der mittelschweren bis schweren AD bei Erwachsenen und Jugendlichen ab zwölf Jahren zugelassen, Dupilumab außerdem bei einer schweren atopischen Dermatitis bei Kindern ab sechs Monaten. Die drei JAK-Inhibitoren Baricitinib, Abrocitinib und Upadacitinib und die beiden monoklonalen Antikörper werden von der DDG nun als gleichwertig bewertet. Zugelassen sind die JAK-Inhibitoren für die mittelschwere bis schwere atopische Dermatitis bei Erwachsenen, teilweise sogar für die Behandlung von Kindern.
Während die bisherigen Biologika laut DDG ein geringes Nebenwirkungsspektrum haben, liegen die Vorteile der JAK-Inhibitoren in ihrem schnellen Wirkeintritt von ein bis zwei Wochen sowie in ihrer kurzen Halbwertszeit. Die kurze Halbwertszeit hat den Vorteil, dass die Therapie leichter unterbrochen werden kann, wenn das zum Beispiel aufgrund einer Operation erforderlich sein sollte. Die Leitlinie besagt allerdings auch, dass JAK-Inhibitoren bei Personen mit bekannten Thrombosen oder einem erhöhten Thromboserisiko nicht verwendet werden sollen.
Sonstige Neuerungen
Neu in die Leitlinie aufgenommen wurde die Unterscheidung zwischen allgemeiner Diagnostik zur Sicherung der Diagnose und der Diagnostik sogenannter Provokationsfaktoren. Zu Letzteren gehören unter anderem auch allergologische oder berufsbedingte Auslöser. Gleich geblieben ist der große Stellenwert der lokalen Therapie. Die Leitlinien empfehlen außerdem verschiedene nichtmedikamentöse Methoden im psychischen, sozialen und therapeutischen Bereich, die nachweislich wirksam sind. Es ist bekannt, dass eine atopische Dermatitis einen erheblichen Einfluss auf die Lebensqualität und die Psyche der Betroffenen haben kann, gleichzeitig können psychische Belastungen auch der Auslöser für chronisch-entzündliche Hauterkrankungen sein. Je eher hier eingegriffen wird, so die DDG, desto nachhaltiger sind die Erfolgsaussichten.
Zusätzlich zur Leitlinie gibt es auch drei Checklisten, die der richtigen Therapiefindung dienen. Diese kann man unter den folgenden Links nachlesen.
Indikationsstellung zur Systemtherapie der atopischen Dermatitis bei Kindern
Indikationsstellung zur Systemtherapie der atopischen Dermatitis bei Jugendlichen
Indikationsstellung zur Systemtherapie der atopischen Dermatitis bei Erwachsenen
Für die Therapieentscheidung wurden unter anderem diverse Scores herangezogen:
EASI (Eczema Area and Severity Index): Er beurteilt die betroffene Körperoberfläche in 10-er Schritten von 0-100 % und den Schweregrad der Hautveränderungen anhand eines Punktesystems.
(o)SCORAD ((objective) SCORing of Atopic Dermatitis): Der SCORAD beurteilt die betroffene Körperoberfläche nach Region, die Intensität der Hautveränderungen und die subjektiven Symptome Juckreiz und Schlafstörungen. Beim oSCORAD werden nur die beiden ersten Kriterien zur Beurteilung herangezogen.
(c)DLQI ((Children‘s) Dermatology life quality index): Der (c)DLQI ist ein Fragebogen, um den Einfluss des atopischen Ekzems auf die Lebensqualität zu eruieren. Er beinhaltet zehn Fragen, die die Patienten im Rückblick auf den Einfluss der Erkrankung auf den Alltag der vergangenen Woche selbst beantworten sollen.
Eine entsprechende Vorlage gibt es zum Beispiel auf der Seite des deutschen Psoriasisbundes (der Fragebogen gilt allgemein für Hauterkrankungen, egal ob Psoriasis oder atopische Dermatitis).
VAS für Pruritus und Schlafstörungen: Für diese Beurteilung wird der Patient gebeten, auf einem Maßstab zu markieren, wie stark Juckreiz und Schlafstörungen in den letzten drei Tagen und Nächten empfunden wurden.