Klinische Studien werden häufig mit forschenden Pharmaunternehmen und behandelnden Kliniken verbunden. Dabei wird oft die Mitwirkung der Patient:innen übersehen, die eine klinische Studie erst ermöglichen. Eine klinische Studie ist ein gemeinsames Projekt, das Ärzt:innen nur in Kooperation mit Patient:innen durchführen können. Der Experte Christoph Weinlinger, BSc, MSc (Institut für Lungenforschung und pneumologische Onkologie, Karl Landsteiner Gesellschaft) gab bei einem Webinar spannende Einblicke in die Welt der klinischen Studien bei Lungenkrebs.
Was ist eine klinische Studie?
Das österreichische Arzneimittelgesetz definiert den Begriff der klinischen Prüfung, welcher der klinischen Studie gleichzuhalten ist. „Eine klinische Prüfung beim Menschen ist jede am Menschen durchgeführte Untersuchung, die dazu bestimmt ist, klinische oder pharmakologische Wirkungen von Arzneimitteln zu erforschen oder nachzuweisen oder Nebenwirkungen festzustellen (…) mit dem Ziel, sich von der Unbedenklichkeit oder Wirksamkeit der Arzneimittel zu überzeugen.“ (§ 4 (23) Satz 1 AMG).
Bei einer klinischen Prüfung steht daher die Überprüfung der Wirksamkeit und die Überprüfung der Sicherheit an den Patient:innen immer an oberster Stelle. Hierbei unterliegen die Studien, vor allem wenn Arzneimittel getestet werden, strengen Regulatorien. Klinische Forschungen bringen große Chancen im modernen Krankheitsmanagement.
Vorbereitende Grundlagenforschung
Klinische Arzneimittel, wie neue Medikamente, durchlaufen einen sehr langen Entwicklungsprozess. Ausgangspunkt bildet die Grundlagenforschung, bei der im Labor erstmalig neue Substanzgruppen anhand von Computermodellen erstellt werden. Hierbei wird nach Molekülstrukturen gesucht, die eine Krebserkrankung angreifen können. Anschließend wird beispielsweise an Mäusen getestet, ob die Sicherheit gewährleistet werden kann. Dieser Teil der Forschung, der noch vor der Studie stattfindet, dauert in der Regel bereits 3 bis 6 Jahre.
Phasen der klinischen Studie
Im Anschluss findet die klinische Studie statt, die sich meistens in 3 Phasen unterteilen lässt. In der ersten Phase werden gesunde Proband:innen zum ersten Mal mit einer Studienmedikationen therapiert, um die Sicherheit der Medikation festzustellen.
Die zweite Phase lässt sich in Teil A und Teil B gliedern. Hier wird einerseits zum ersten Mal an Patient:innen, die die Krankheit aufweisen, untersucht, ob die Medikation über Wirksamkeit verfügt. Damit einher geht andererseits die Feststellung der richtigen Medikationsdosis. Dabei wird die beste Wirksamkeit festgestellt und von einer Unter- oder Überdosierung abgegrenzt.
In der dritten Phase werden die meisten Patient:innen eingeschlossen. Hier wird effektiv die Wirkung der neuen Substanz überprüft und kontrolliert, dass das Nebenwirkungsprofil nicht zu groß ausfällt.
Bis alle Daten ausgewertet sind, kann die klinische Studie einen Zeitraum von 6 bis 7 Jahre benötigen. Im Einzelfall kann von der Behörde eine vierte Phase angeordnet werden, in der die Sicherheit unter „Echtwelt-Bedingungen“ kontrolliert wird, wodurch auch weitere Daten für das Nebenwirkungsprofil gesammelt werden.
Bis das neue Medikament auf den Markt kommt, braucht es sehr viel Zeit und häufig Investitionen in Milliardenhöhe seitens der Pharmaindustrie.
Nicht interventionelle Studie
Im Gegensatz zur klinischen Studie gibt es auch die nicht interventionelle Studie, bei der es keine spezielle geplante Intervention gibt. Daher handelt es sich hier hauptsächlich um eine Studie zur Datensammlung von „Echtwelt-Bedingungen“ in einer Klinik. Die Patient:innen erhalten auch bei diesen Studien das neue Präparat, wodurch ein Vergleich mit den Ergebnissen der klinischen Studien möglich wird.
Auftragsforschung
Bei einer klinischen Studie tritt ein Auftraggeber, zumeist aus der Pharmaindustrie, an Kliniken und Forschungsinstitute heran, um neue Medikamente, Präparate oder Substanzgruppen zu erforschen. Es gibt strenge Rahmenbedingungen, unter
welchen die Tests durchgeführt werden müssen. Das Risiko für den Erfolg des Medikaments und einer möglichen Zulassung trägt allein der Auftraggeber.
Im Gegensatz dazu gibt es akademische Studien, die von einer/m Ärzt:in oder einem Studienteam eines Instituts initiiert werden, jedoch kein Sponsor oder Auftraggeber dahintersteht.
Österreich als Studienland
Österreich ist ein attraktives Land für klinische Studien, weshalb die Auftraggeber aus der Pharmaindustrie die neuen Präparate gerne hier testen. In Österreich wird eine sehr hohe Behandlungsqualität geliefert, was in weiterer Folge auch in einer hohen Qualität der Daten resultiert. Für diese Ergebnisse werden daher auch die – im internationalen Vergleich – hohen Personalkosten oder strengeren behördlichen Regulatorien in Österreich in Kauf genommen. Klinische Studien der Phase 3 machen den größten Anteil in Österreich aus.
Zusätzlich durchlaufen die Patient:innen in Österreich auch sehr getreu die einzelnen Studien-Protokolle, wodurch es zu einer hohen Qualität der Daten kommt und wiederrum den gemeinsamen Weg unterstreicht. Mit jeder laufenden Studie geht eine verbesserte Patient:innen-Versorgung einher.
Warum Lungenkrebsstudien?
Die Zahlen der Lungenkrebs-Betroffenen steigen in Österreich weiter an. Im Vergleich zu den Überlebens- und Heilungsraten der häufigeren Krebserkrankungen der Prostata (92 %) und der Brust (87%), liegt diese bei Lungenkrebs bei nur 22 %. Daher herrscht in der Lungenkrebsforschung weiterhin Handlungsbedarf, an dem alle Studien und neue Therapien beitragen.
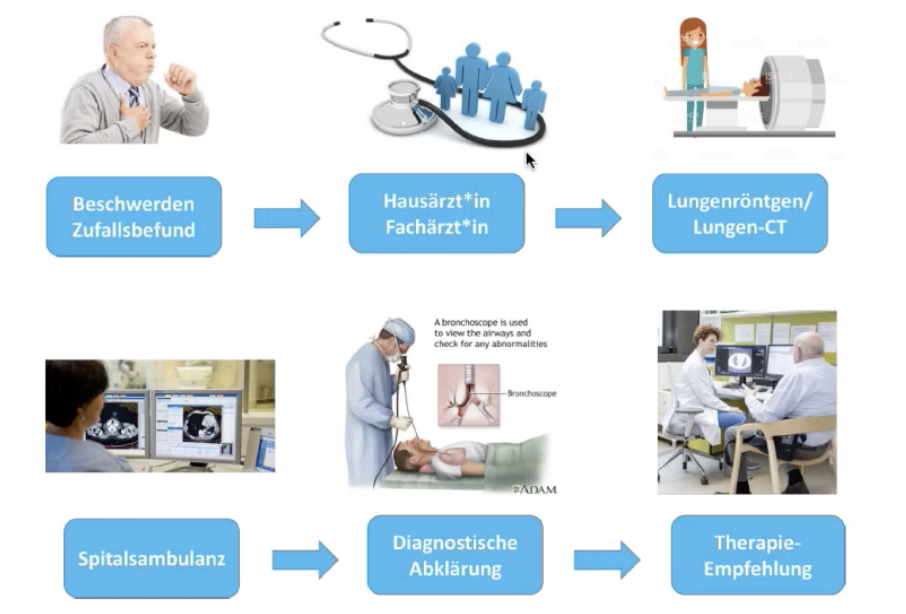
Von der Diagnose zur Studienbehandlung
Grundsätzlich startet der Diagnoseweg in Österreich mit unspezifischen Beschwerden oder einem Zufallsbefund, der zu Hausärzt:innen oder Fachärzt:innen führt. Anschließend folgt in den meisten Fällen eine Überweisung zum Lungenröntgen oder Lungen-CT.
Die CT- oder Röntgenbilder werden in einer spezialisierte Spitalsambulanz überprüft, wo möglicherweise auch Voruntersuchungen vorgenommen werden. Zur diagnostischen Abklärung wird in einem weiteren Schritt meist eine Bronchoskopie durchgeführt. Abhängig vom Ergebnis kommt es anschließend zu einer Therapieempfehlung.
Moderne Behandlungsoptionen
Grundsätzlich stehen heute relativ viele Möglichkeiten zur Behandlung von Lungenkrebs zur Verfügung. Abhängig von der genauen Diagnose stehen Operationen, klassische Chemotherapien, Immuntherapeutika, zielgerichtete Therapien oder Bestrahlungstherapien zur Auswahl. Dieses große Portfolio bietet zusätzlich die Chance, vieles davon auch in Kombination zu verwenden und dadurch noch mal bessere Therapieerfolge zu erzielen.
Alle Behandlungsoptionen und vor allem die Möglichkeit, diese in Kombination verwenden zu können, resultieren aus vorangegangenen klinischen Studien. Die Behandlungsmöglichkeiten von Lungenkrebs haben sich somit aufgrund von klinischen Studien in den letzten Jahren erheblich verbessert.
Die Wahl der richtigen Behandlung
Grundsätzlich ist es mit einem Krankheitsbild wie Lungenkrebs zu empfehlen, sich zu informieren und eine Klinik mit einer großen Pulmologie oder Onkologie aufzusuchen. Je mehr Betroffene in diesem spezialisierten Zentrum pro Jahr behandelt werden, umso besser ist schließlich auch die Versorgung.
Weiters ist immer ein aktives Erkundigen bei den Ärzt:innen nach Studienmöglichkeiten möglich. Die Geeignetheit für eine Studie hängt hierbei wieder von der eigenen Diagnose ab und ist schließlich auch immer ein Abwägen von Nutzen und Risiken. Somit soll die/der Patient:in gemeinsam mit der/dem
behandelten Ärzt:in entscheiden, ob eine Routinebehandlung durchgeführt werden soll oder eine Teilnahme an einer klinischen Studie sinnvoll erscheint.
Bei einer klinischen Studie werden meist doppelblinde Studien durchgeführt. Das bedeutet, dass weder die Ärzt:innen noch die Patient:innen wissen, ob sie die neue Substanz oder die Vergleichsbehandlung erhalten. Die Vergleichsbehandlung stellt in diesem Fall jedoch immer die aktuelle Standard-Behandlung dar, wodurch eine hochwertige Therapie jedenfalls gewährleistet werden kann.
Rahmenbedingungen der klinischen Studie
Auf die Sicherheit der Daten wird auch bei klinischen Studien höchsten Wert gelegt. Neben den Vorgaben der klinischen Praxisverordnung werden auch sämtliche gesetzliche Rahmenbedingungen (Arzneimittelgesetz, Medizinproduktegesetz und die EU-Richtlinie für klinische Studien) sowie sämtliche Datenschutzvorgaben eingehalten. Sofern Daten die Kliniken verlassen, passiert das somit ausschließlich in datenschutzkonformer Weise, nämlich anonymisiert. Einzig die behandelnden Ärzt:innen der Klinik können eine Verbindung zu den persönlichen Daten herstellen.
Weiters ist vor Beginn einer Studie immer die Zustimmung der Ethikkommission, gegebenenfalls auch auf EU-Ebene, und weiterer lokaler Behörden erforderlich. Dieses hohe Maß an Kontrolle und Regulierung führt auch zu einer hohen Sicherheit der klinischen Studien.
Ärzt:in-Patient:in-Gespräch
Nach einer Lungenkrebs-Diagnose folgen meist mehrere schwere Gespräche. Auch der Umgang mit diesen Gesprächen und den vorherrschenden Worten (Krebs, Studie) ist kein leichtes Unterfangen und häufig mit Vorurteilen behaftet.
Jede Studie setzt ein ausführliches ärztliches Aufklärungsgespräch und folgende Aufklärungsgespräche mit dem Studienteam voraus. Dadurch gewinnt die/der Betroffene viele direkte Ansprechpersonen dazu, wodurch sich der Informationsgehalt erheblich erhöht. Dies hat allerdings auch zur Folge, dass Studienplätze begrenzt sind.
Durchführung und Ablauf einer Studie
Der Einwilligung zur Studienteilnahme folgen meist viele Vorsorgeuntersuchungen. Erst wenn ein großes Portfolio an Daten über Vitalwerte und mögliche Begleiterkrankungen vorliegt, kann die/der Ärzt:in entscheiden, ob eine Teilnahme an der Studie möglich ist. Die Studientherapie ist meist mit mehr Visiten als in der Routine verbunden. Darüber werden die Patient:innen aufgeklärt und selbst bei einem Ausscheiden aus der Studie gibt es meist noch Überprüfungen in gewissen Abständen sowie eine Dokumentation des weiteren Verlaufs.
Ein klassisches, sehr modernes Studienkonzept könnte beispielsweise eine Kombination aus Immuntherapie und Chemotherapie vor einer Operation vorsehen, während nach der Operation eine Weiterbehandlung mit Immuntherapie erfolgt.
Die Vorteile der klinischen Studie
- Neue Therapieoptionen, die in der Routinebehandlung noch nicht verfügbar sind
- Sehr engmaschige und gute Betreuung sowie Kontrollen
- Systematisches Nebenwirkungs-Management
- Kostenersparnis für Gesundheitssystem
- Gesamtkonzept in der Betreuung
- Hohe Qualität
- Studie in spezialisierten Expertenzentren
Die Teilnahme an einer Studie führt somit zu einem besseren und längeren Überleben. Dies ist unter anderem auf die engere Betreuung im Zuge der klinischen Studie zurückzuführen.
Aussicht der klinischen Studien
In der westlichen Population weisen rund 60% der Patient:innen spezielle Tumormutationen/Tumorcharakteristika auf. Diese Krebsmutationen können gezielt mit neuen Therapeutika, die immer im Rahmen von klinischen Studien zugänglich gemacht wurden, angegriffen werden.
Alle Tumorbiopsien werden direkt in Österreich ausgewertet und auf spezielle Tumorcharakteristika untersucht. Anschließend wird versucht, basierend auf dieser sehr personalisierten Krebsdiagnose, auch eine personalisierte Krebstherapie anzuschließen. Daher wird die sich die Krebstherapie in Österreich in Richtung einer personalisierten Krebstherapie entwickeln, der aufgrund von Studien immer mehr Therapieoptionen zugänglich gemacht werden.
Alles was Patient:innen zusätzlich über klinische Studien wissen sollten, erfahren sie hier: https://www.lungenunion.at/klinische-studie/
Eine direkte Kontaktaufnahme zum Karl Landsteiner Institut für Lungenforschung und pneumologische Onkologie ist über folgende Adresse möglich: kfl.kli.lunge@gesundheitsverbund.at
Hier gelangen Sie zur laufend aktualisierten Übersicht der ÖGP zu den laufenden Studien im Bereich Lungenkrebs: https://www.ogp.at/aktuelle-onkologische-studien/